整形外科初期研修レジデント後記 儀部 正樹
初期研修医2年目になり予てから志望していた整形外科を2か月間勉強させていただきました。常勤の先生方は5名ですが、熱心なご指導をして頂き、また手術件数が多く症例豊富なことが特徴に挙げられます。また、当院は他院から優秀な先生方が応援に来てくださり、手術に一緒に参加させて頂く経験ができることが他科では無いことだと思います。その際も熱い御指導して頂いたことには感謝の念が尽きません。さらに年齢的にも近い若い先生方の優秀さ、熱心さ、患者さんへの対応などは私にとって勉強になることが多く、数年後先生方のようになれるかどうか不安ではありますが、これから私が整形外科医として歩んでいくことに非常に有意義な期間になりました。
平成27年度臨床研修医 儀部 正樹
脛骨骨幹部骨折(Müller AO分類42-A1)と腓骨骨幹部骨折に対して創外固定術を施行後、前外側関節包外アプロー(外側傍膝蓋骨関節外進入)にて、観血的整復固定術を行った1例
症例
48歳男性、既往歴に血糖コントロール不良の糖尿病のある患者。飲酒後に階段を踏み外し7-8段転落して受傷。左下腿の腫脹、疼痛を主訴に当院救急外来受診し、左脛骨腓骨骨幹部骨折の診断にて同日当科入院となった。
身体所見
初診時、左下腿の腫脹、疼痛を認めた。足趾の知覚、運動に問題は無く、足背動脈は触知可能で、コンパートメント症候群を疑う明らかな所見は認めなかった。
画像所見
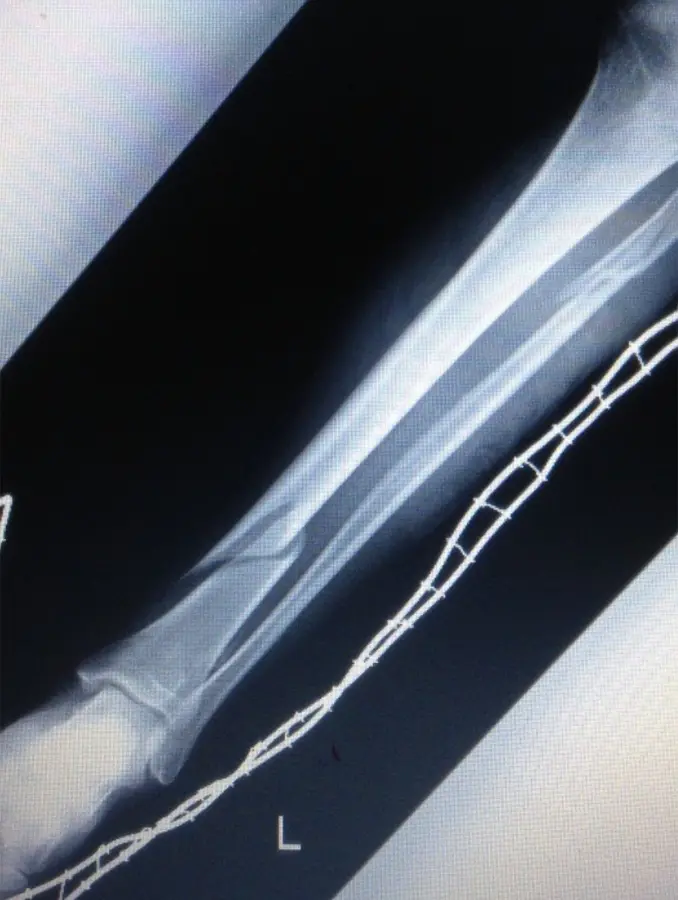
初診時のX線にて脛骨遠位骨幹部、腓骨近位部、それぞれにらせん骨折(Müller AO分類 42-A1)を認めた。
(図1)単純レントゲン像

検査所見
血液生化学検査にてHbA1c 8.7%、BS 342mg/dlとコントロール不良の糖尿病を認めた。
WBC 85.5×102 /μl、RBC 507×104 /μl、Hb 15.7 g/dl、Ht 47.0 %、MCV 92.7 fl、MCH 31.0 pg、MCHC 33.4 %、Plt 29.1×104/μl 、CRP 0.05 IU/l、AST 17 IU/l、 ALT 20 IU/l、ALP 297 IU/l、TP 71 g/dl、Alb 4.5 g/dl、T.Bil 0.8 mg/dl、BUN 9.9 mg/dl、Cre 0.6 mg/dl、Na 140 mEq/l、K 3.8 mEq/l、Cl 98 mEq/l、Ca 9.0 mg/dl、IP 3.5 mg/dl、BS 342 mg/dl、HbA1c 8.7%
手術所見
受傷から3日目に創外固定術(手術時間:60分)を施行した。
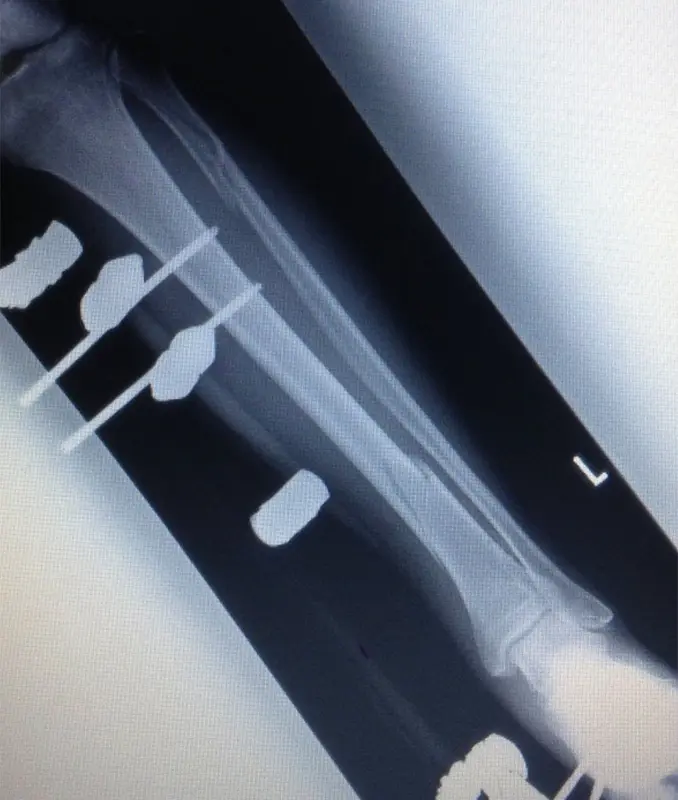
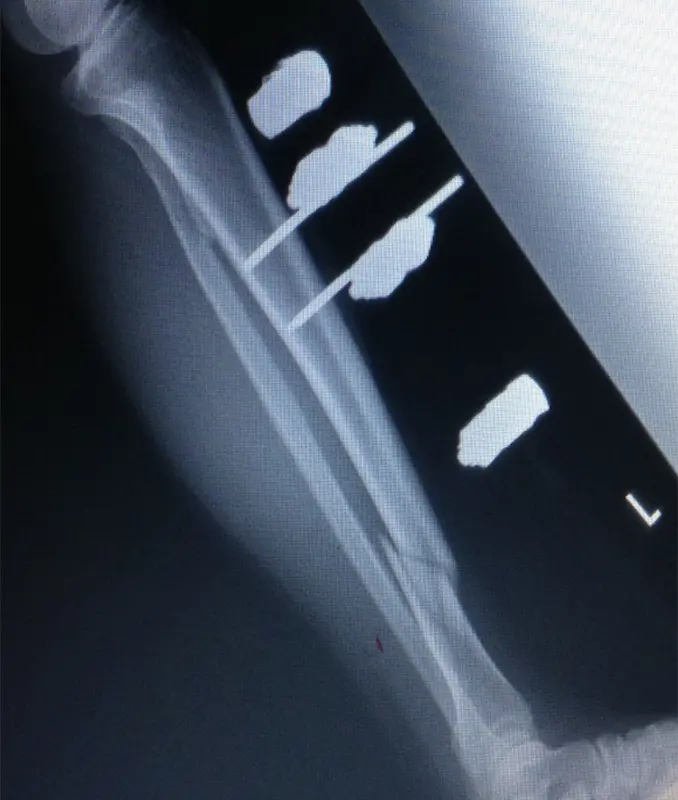
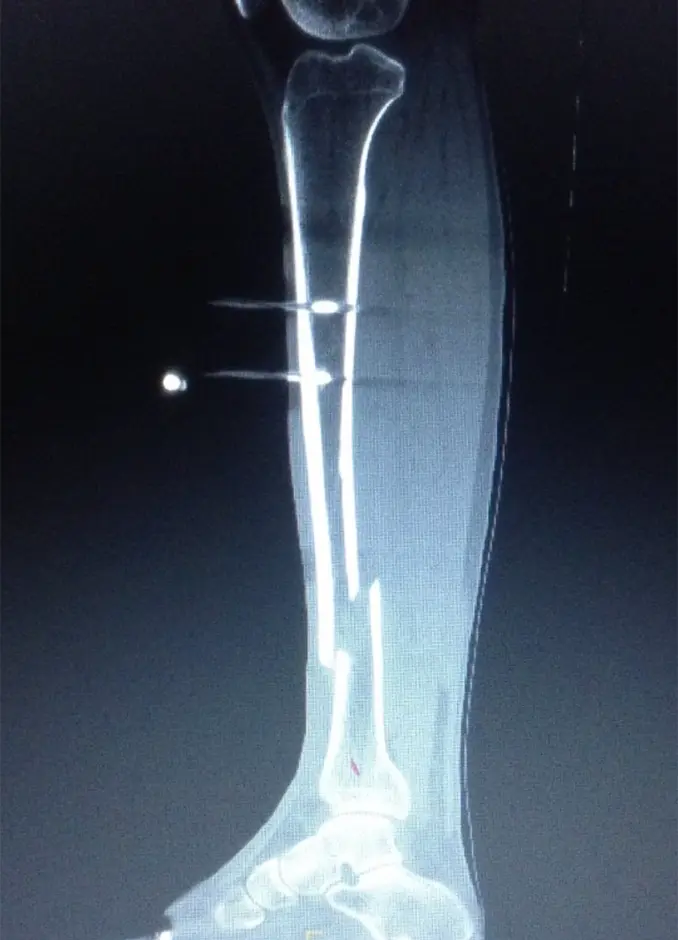
イメージ下に、脛骨の骨折部を確認、マーキングし、近位骨片に前内側からシャンツスクリューを2本刺入、踵に外側から、第1中足骨骨幹部に足背側からシャンツスクリューを1本ずつ刺入した。シャンツスクリューにクリップオンクランプを繋ぎ、ロッド同士を三角の構造になるようにコンビネーションクランプとロッドで連結し仮固定。イメージ下にて遠位骨片が後方に転位していたため整復し、骨折部の短縮、回旋を除いた所で、クランプを締め直して手術終了とした。
(図2)創外固定後単純X線
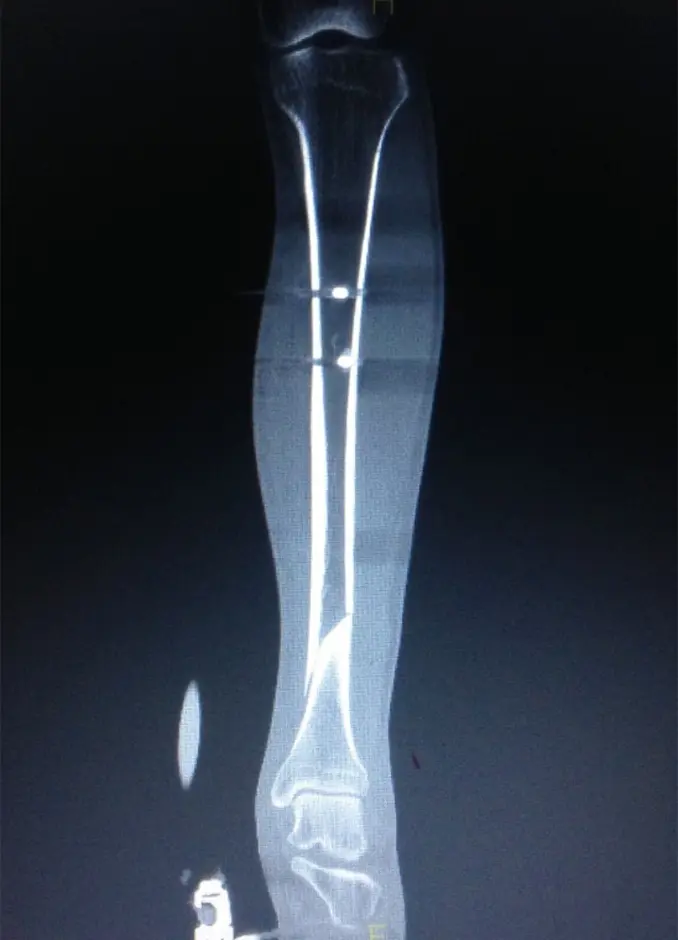
(図3)CT
患肢の腫脹が改善し、血糖コントロールがついたところで、受傷17日目に観血的整復固定術(手術時間:90分)を施行した。
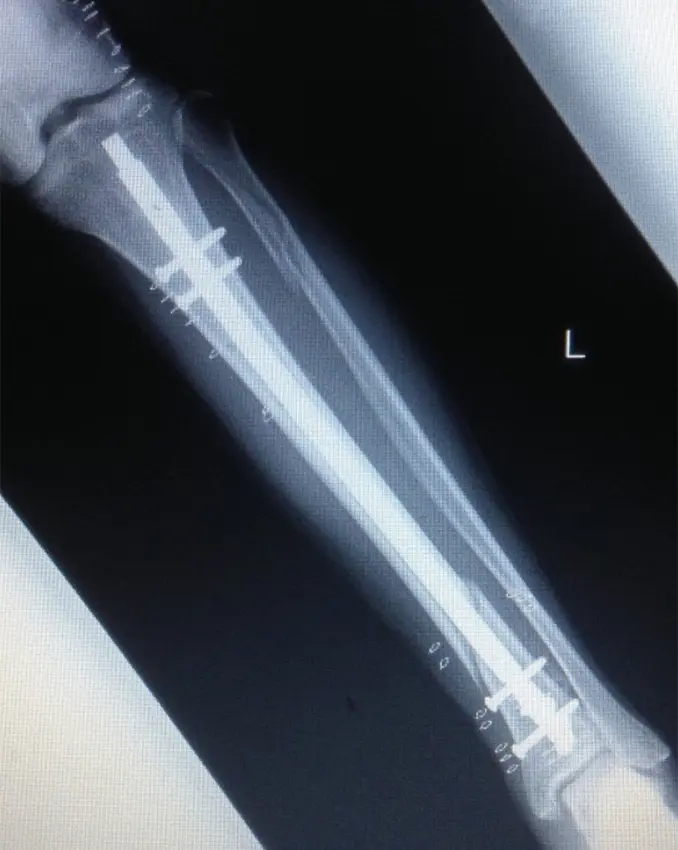
ターニケット未使用、体位は仰臥位で膝関節軽度屈曲位にて手術を行った。皮切は外側関節裂隙から膝蓋骨関節縁とした。外側膝蓋支帯を切開、膝蓋腱および関節包の間を剥離、ガイドピン刺入部を露出した。ガイドピンを刺入し、ドリリングした後、ガイドワイヤーを挿入。遠位骨片にブロッキングピン刺入後、徒手的に整復しながら径12.5mmまでリーミングし、径11mm、長315mmのSynthes社製 Expert Tibial nailを挿入した。近位はスクリュー2本、遠位スクリュー4本挿入固定とした。固定性良好であることを確認し、エンドキャップを挿入、洗浄閉創し手術終了とした。
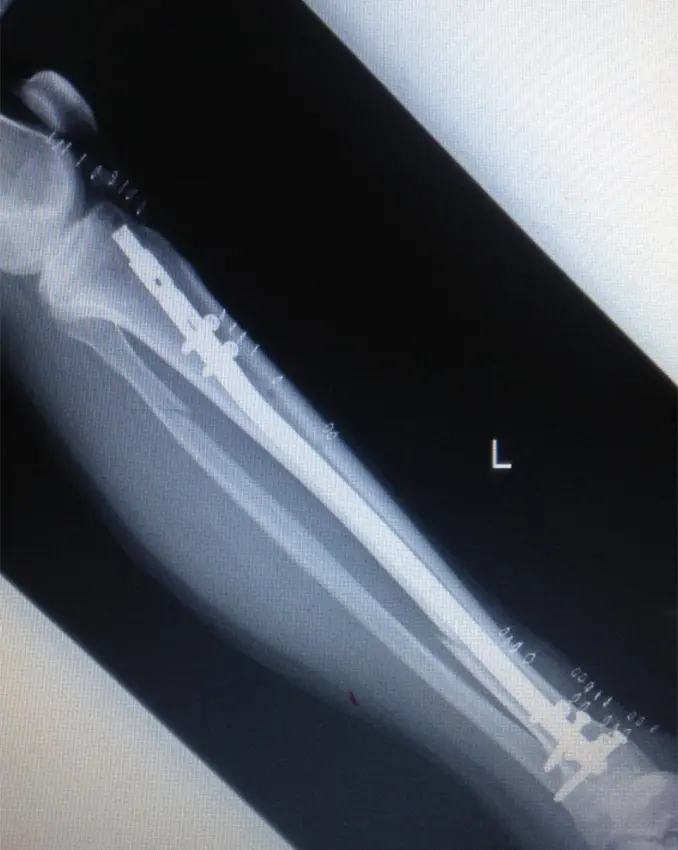
(図4)術後単純X線
考察
本症例はコントロール不良の糖尿病があり、創部感染予防の観点から早期の手術は困難であること、腫脹が強く手術まで患肢の安静を図る必要があることから、まず創外固定を行った。脛骨の1/3は筋肉に覆われておらず、皮膚の直下に存在するため、多くの脛骨骨折は開放性骨折も閉鎖性骨折も、皮膚および軟部組織に何らかの損傷を伴う。術前には腫脹と挫傷の部位と広がりを評価する必要がある。骨折による水疱は軟部組織の広範な損傷に伴う徴候であり、また腫脹が強い場合には、皮膚は光沢を帯びる。このような状態であれば通常の手術を行うのは危険であり軟部組織の状態が改善するまでは外固定、牽引、一時的な創外固定で患肢の安静を図ることが望ましい。
創外固定には、
Ⅰ.開放骨折、Ⅱ.皮下骨折、Ⅲ.多発外傷、Ⅳ.関節内骨折、Ⅴ.骨または軟部組織の欠損、Ⅵ.創外固定を用いた間接的整復、など様々な適応がある。
創外固定器使用の利点は、
①骨への血行障害が少ない、②軟部組織への障害が少ない、③緊急時に装着が速い、④開放骨折と汚染した骨折を安定化できる、⑤骨折の整復と安定した固定の調整が手術せずに可能である、⑥感染のリスクが高い症例や、すでに感染した場合に適切な処置となる、⑦標準的ORIFよりも、経験と手術手技の要求度が低い、⑧骨延長と変形の矯正が可能、などがある。
合併症、短所、注意点は、①スクリュー刺入部の感染、②フレームが煩わしく整容上の問題、③スクリュー刺入孔を通じた骨折、④創外固定除去後の再骨折、⑤神経血管刺貫、⑥筋または腱刺貫、⑦遷延治療、⑧区画症候群、⑨装置が高価、⑩コンプライアンスの悪い患者では器具調整が困難、などがある。
本症例では、創外固定後に髄内釘による手術を行った。アプローチは一般的に、経膝蓋靱帯アプローチ、上膝蓋アプローチが選択される。一方で当科では外側傍膝蓋骨関節外アプローチによる手術を行い、良好な成績を収めているため、今回も同様に手術を行った。
経膝蓋靱帯アプローチの欠点として、
①股関節、膝関節屈曲位で行う必要があるため、膝関節拘縮例では体位を取れないことがある。
②イメージ確認の際、膝関節の屈曲伸展を繰り返す。
③膝関節屈曲時に、膝蓋腱の張力により、骨折部の前方凸変形を起こすことがあり、特に近位骨幹部骨折で手術手技が困難とされる。
④術後のanterior knee pain(AKP)が生じ、PTB装具着用での創部痛を生じることがある。
これらの問題を解決するため上膝蓋アプローチが選択されるようになってきた。その特徴は、まず利点として、
①膝関節軽度屈曲位で手術可能。
②膝関節拘縮例でも手術可能。
③近位骨幹部での整復操作が容易。
④イメージ確認の際に、膝関節の屈曲伸展を繰り返す必要がない。
⑤AKPを回避できる。
などが挙げられ、欠点としては、関節内を経由した操作を要するため、
①膝蓋大腿関節面損傷のリスクがある。
②関節内血腫、デブリスの遺残が生じる。
ことが挙げられる。
その上膝蓋アプローチの亜型として、膝蓋骨近位の弓状切開を用いて大腿四頭筋腱から内側膝蓋支帯へ切開し、膝蓋骨を外側へよけ髄内釘を大腿骨顆部の中心へ挿入する方法がある。この方法で膝蓋大腿関節の軟骨損傷に対する問題を予防できるが、依然として関節内血腫、デブリスの遺残問題は残る。
さらに近年では、上膝蓋アプローチの欠点を回避できるextra-articular tequniqueが報告されている。膝蓋骨内側の弓状切開を用いて内側膝蓋支帯のみ切離し、滑膜、関節包を残す方法でる。関節内の侵入は無いため関節内血腫、デブリス遺残の問題も解決できるという利点があるが、欠点として、
①滑膜は薄いため関節内に穴が開くことがあること、
②膝蓋骨周囲の軟部組織が硬い症例は無理をすると適切な髄内釘刺入点が得られないことがある、といったことが挙げられる。
また解剖学的に、脛骨の骨軸は外側寄りにあり、大腿骨顆部前方の傾斜は内側の方が緩やかであるため、膝蓋骨は内側の方が亜脱臼させやすく、当科では外側傍膝蓋骨関節外アプローチを行っている。
これまでに挙げた様々な術式の欠点、難点を外側傍膝蓋骨関節外アプローチは極力回避でき、皮切から骨折部の整復、髄内釘の挿入まで、膝関節軽度屈曲位のままで手術を行うことができるため、有用な手技と考えられた。
手術後12週間経過した現在膝蓋骨下部の荷重時痛や前脛骨筋、腓腹筋の伸展痛は軽度残存しているが改善傾向にあり、可動域は、膝関節屈曲145度、伸展0度、足関節背屈20度、底屈45度まで獲得しており経過良好である。




