人工膝関節置換術の近況
目次
基本方針
症例毎で関節破壊、変形、靭帯・関節包の拘縮などは異なるため、緻密な術前計画に始まり、丁寧な手術操作(適切な人工関節の設置と軟部組織バランス、確実な止血など)を心がけています。建築に例えるなら、建て売り住宅のような型通りの作業(手術)は行わず、いわば宮大工が行うような丁寧な作業(手術)を心がけ、患者さんに満足して頂ける家(膝関節機能)を作ることを第一に考えています。(増井)
症例:71歳、女性
- 術後3週可動域:伸展-5度、屈曲115度
- 手術時間:2時間11分
- 入院期間:19日
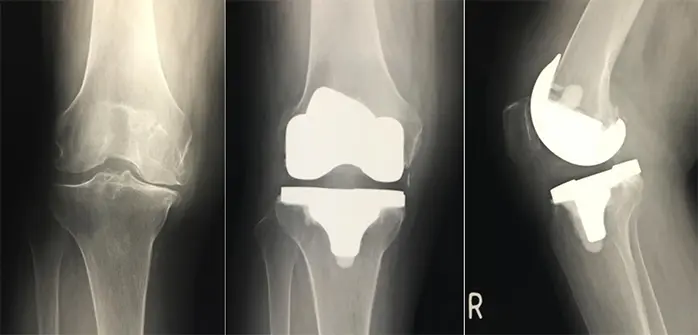
症例:71歳、女性
- 術後3週可動域:伸展-5度、屈曲120度
- 手術時間:1時間57分
- 入院期間:21日
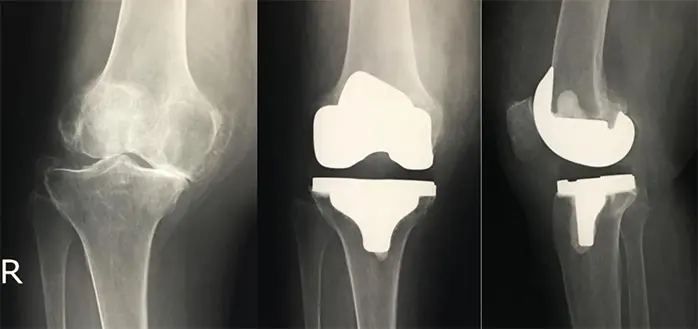
症例:82歳、女性
- 術後3週可動域:伸展0度、屈曲120度
- 手術時間:2時間12分
- 入院期間:23日
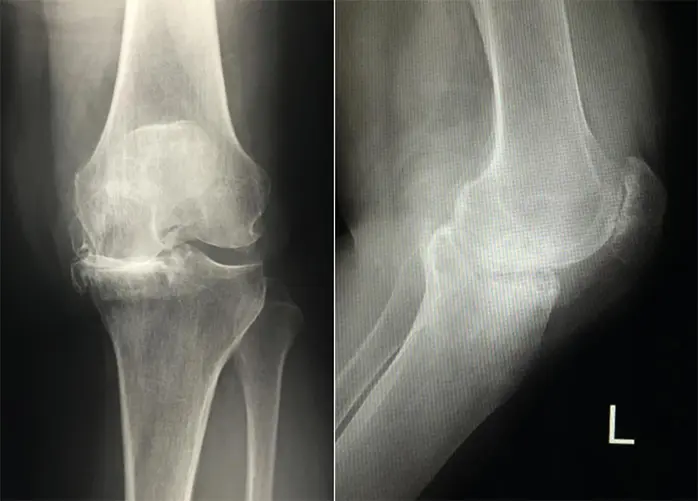
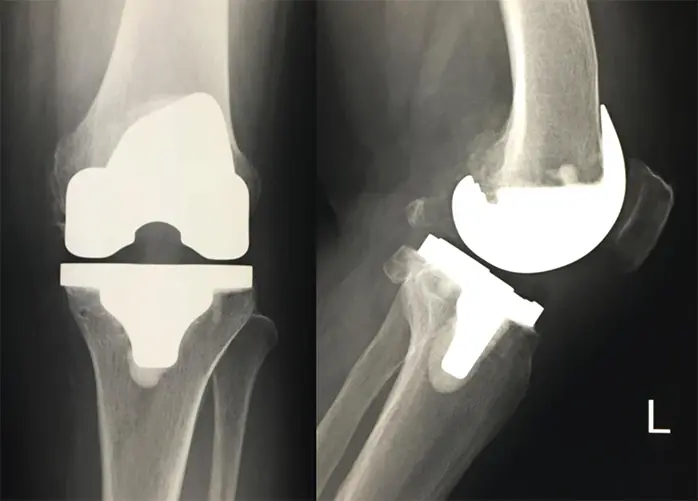
症例:64歳、女性
若年時外傷歴と強い内反動揺性あり
- 術後3週可動域:伸展0度、屈曲130度
- 手術時間:2時間12分
- 入院期間:16日
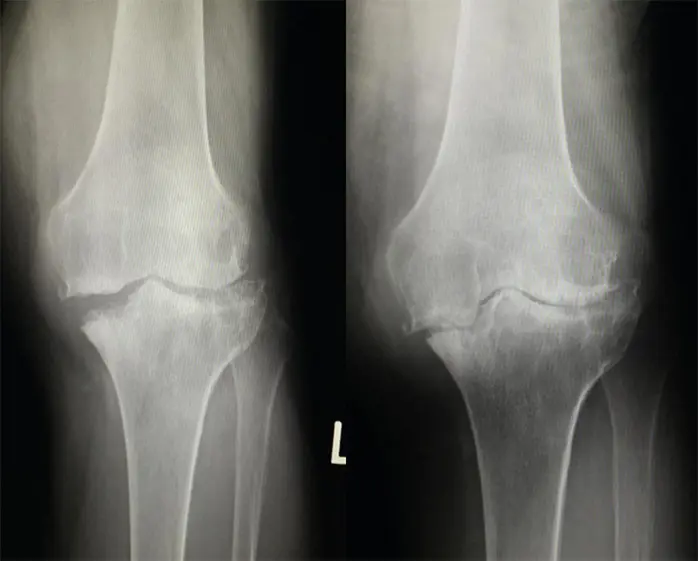
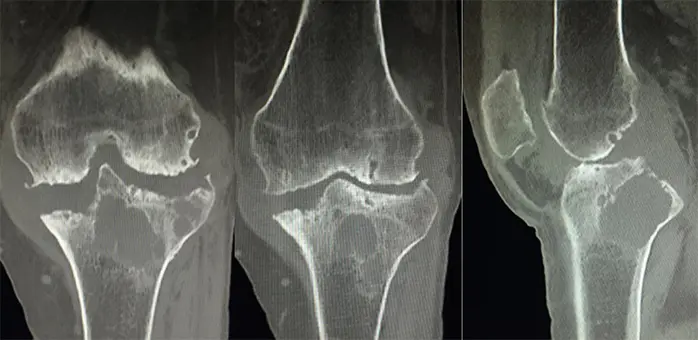
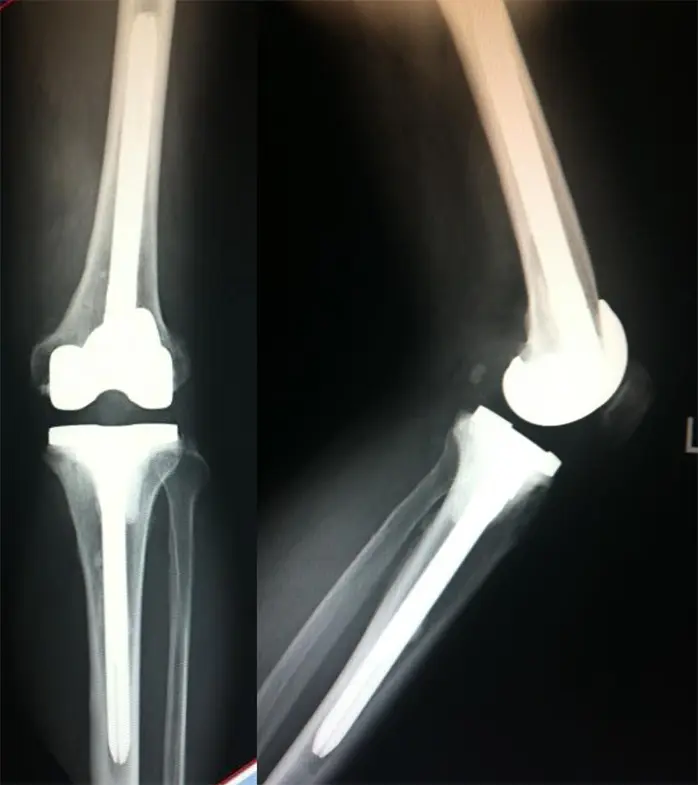
術前レントゲン・CT
治療計画
- Semiconstrain typeロングステム人工膝関節
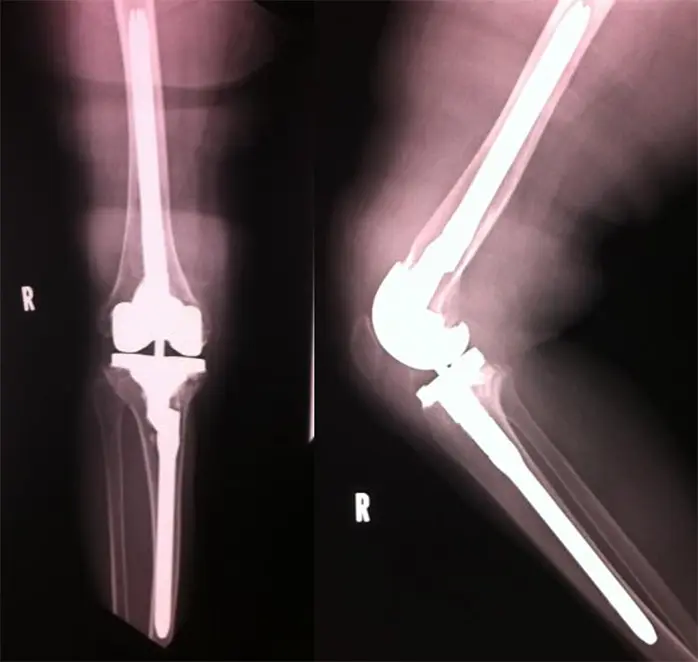
術後レントゲン・CT
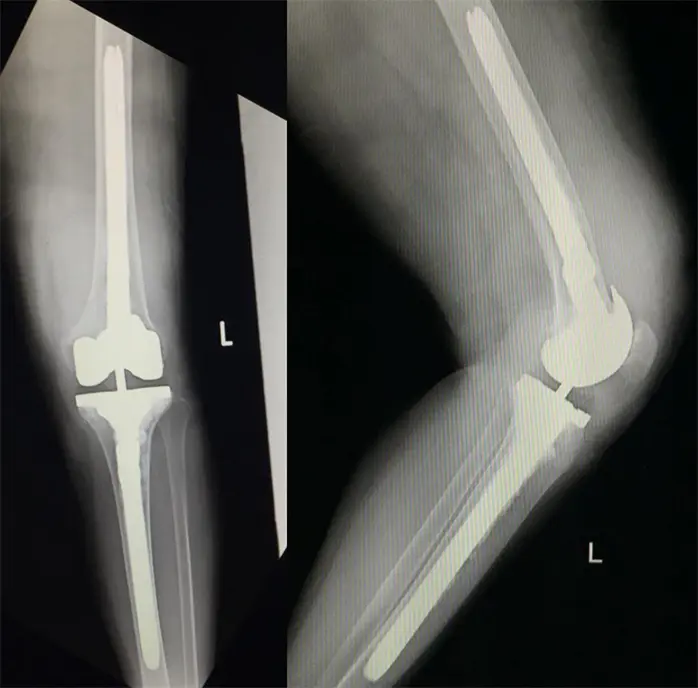
術中・後経過
- 出血量:50ml
- 手術時間:2時間46分
- リハビリ:術後2日可動域訓練、1週歩行訓練
- 術後2か月時の可動域:伸展0度、屈曲145度
※反対側を1年前に手術施行
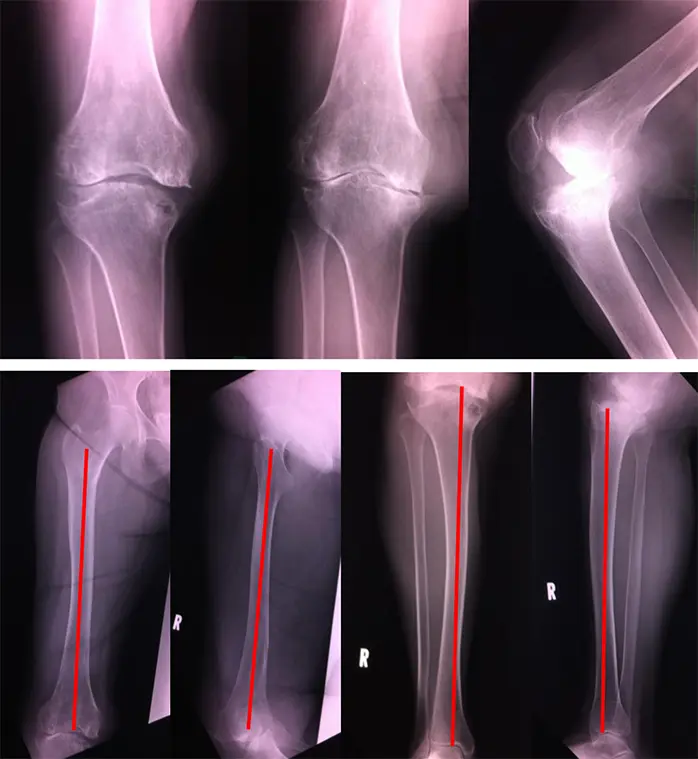
大腿骨・脛骨の変形治癒と軸偏位を認める

脛骨内側・後方に骨欠損
治療計画
- Semiconstrain typeロングステム人工膝関節
- 大腿骨:前方に4 mmのoff set
- 脛骨:外側に8mmのoff set
術後レントゲン

症例:77歳、男性
術前レントゲン
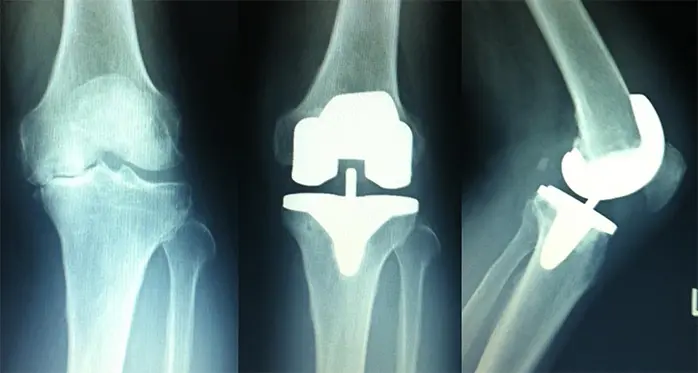
変形性膝関節症を認め、TKA(Mobile, cone type)を施行
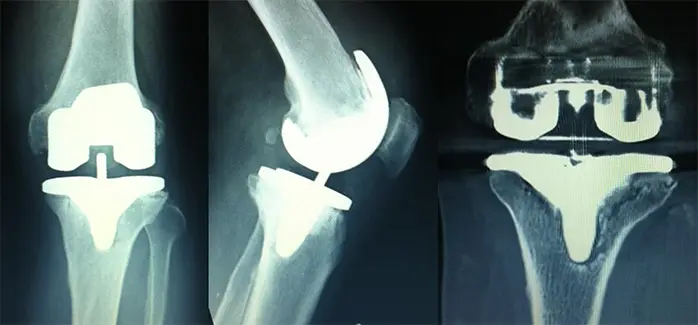
術後2年時、関節水腫、膝関節痛が出現し、人工関節の緩みを認める
緩みの原因
- 感染
- メカニカル要因
- インプラント要因
治療計画
採血データに異常なく、術中病理・グラム染色提出の上で再置換予定
術中所見
- 著しい滑膜増生
- 軽度関節水腫:術中グラム染色陰性
- ポリエチレン摩耗
以上から、ポリエチレン摩耗(Mobile, cone type)による緩みと診断し、再置換施行

ポリエチレンの著しい摩耗を認める(黄矢印)
術中・後経過
- 出血量:200ml
- 手術時間:2時間
- リハビリ:術後2日車いす、1週歩行訓練
- 術後8週可動域:伸展0度、屈曲130度
術後レントゲン
術後成績近況
対象:45例
- 性別:男性4例、女性41例
- 年齢:62~87歳(平均74.2歳)
- 出血量:10~400 ml(平均87.4ml)
- 膝関節屈曲90度までの日数:1~10日(平均3.7日)
- 術後3週時の膝関節屈曲角度:85~135度(平均111.3度)
- 入院日数:15~40日(平均22.6日)
| 平均年齢(歳) | 平均手術時間(分) | 平均出血量(ml) |
|---|---|---|
| 74.2 | 130.5 | 87.4 |
| 屈曲90度までの平均日数 | 術後3週時・平均屈曲角度 | 平均術前・後屈曲角度差 | 平均入院日数 |
|---|---|---|---|
| 3.7 | 113.3 | -1.3 | 22.6 |
手術手技
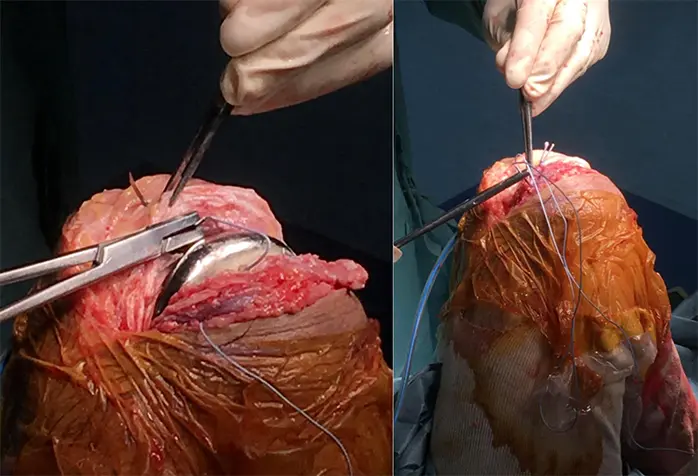
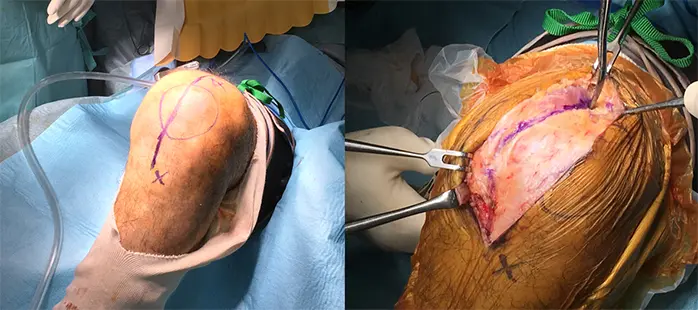
1:Medial parapateller approach 、膝蓋骨を反転して膝関節内を露出
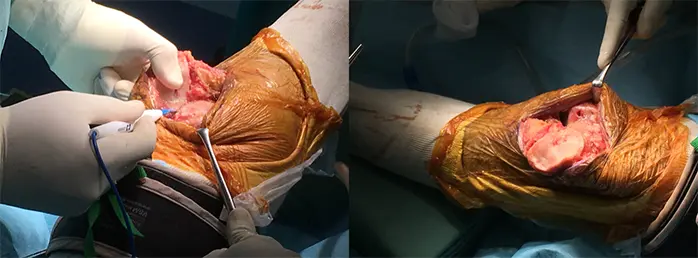
2:大腿骨・脛骨周囲の骨棘を切除、軟部組織を剥離し、骨切り前に良好なバランスを獲得しておく
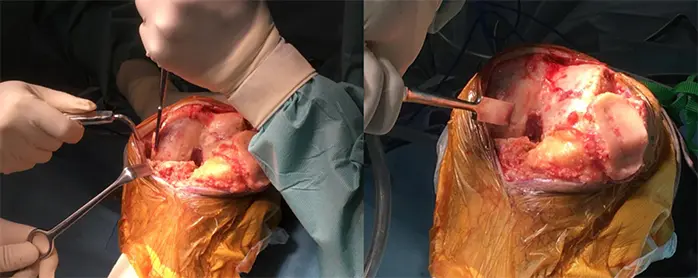
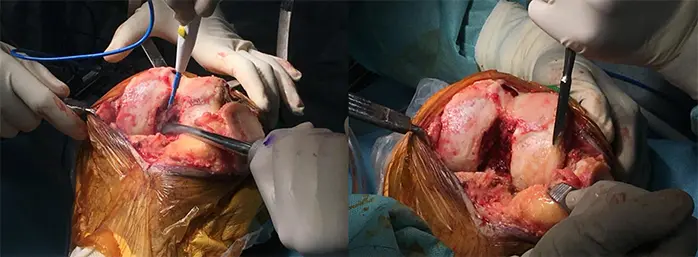
3:Independent cutにより大腿骨・脛骨を骨切りする
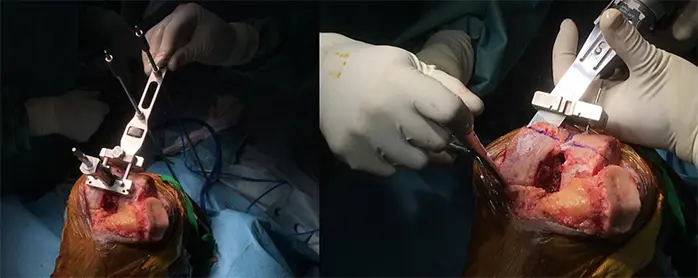
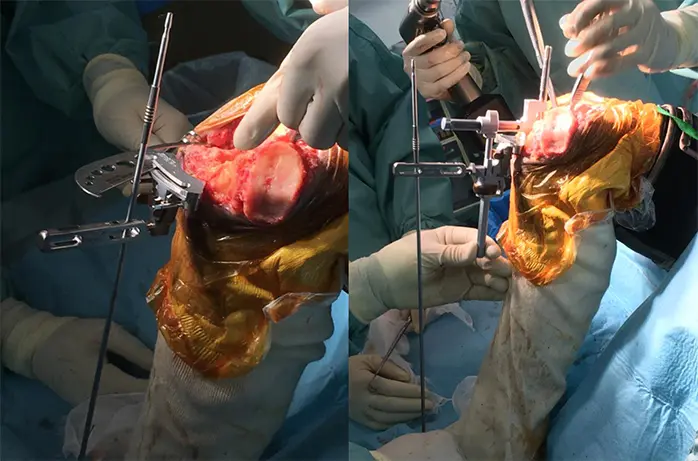
4:大腿骨・脛骨にインプラント設置する
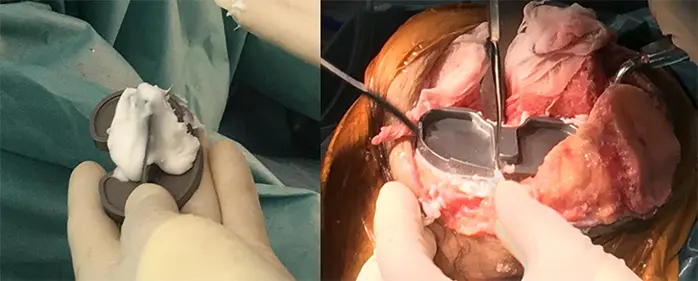
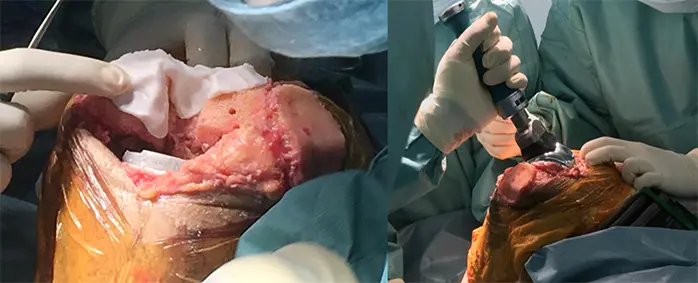
5:10万倍ボスミン生食ガーゼを関節内に入れ、タニケットを解除し、圧迫する。人工関節周囲の出血部に骨蝋を塗り、着実に止血する。
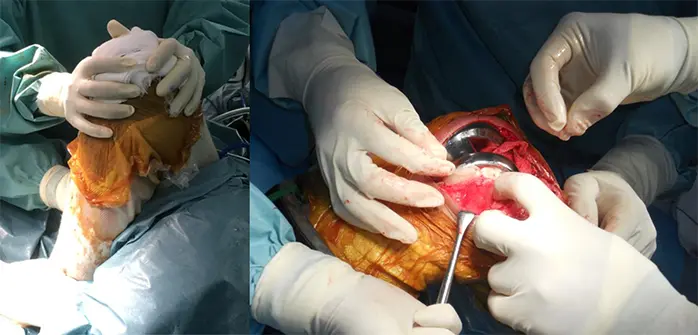
6:止血を行った後に関節包・皮下組織・皮膚にブロックカクテルを注射する
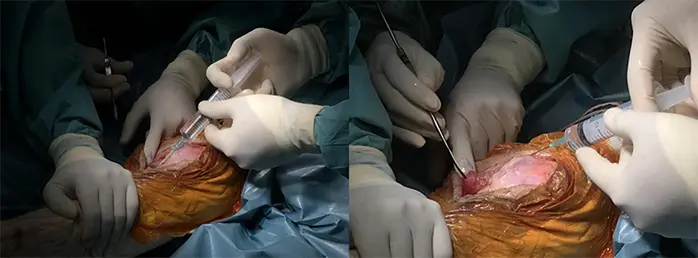
7:ドレーンを留置し、深屈曲で関節包・大腿直筋腱、皮下組織、皮膚を縫合する
- 深屈曲で、大腿直筋・内側広筋の腱成分と関節包を縫合する
- 近位の滑動性を温存する為、筋膜だけ縫合する