徐脈性不整脈
徐脈性不整脈とは
徐脈性不整脈(じょみゃくせいふせいみゃく)は、心臓の脈が正常よりも遅くなる状態を言い、心臓を動かすための電気信号がうまく作られない、または伝わらないことが原因で起こります。成人の安静時の脈拍数は、通常1分間に50回から100回程度です。この範囲を逸脱し、脈が遅くなる場合は徐脈性不整脈とされます。
徐脈性不整脈でみられる症状
脈が遅くなることで、全身に十分な血液を送り出せなくなり、様々な症状が現れます。しかし、自覚症状が全くない場合もあります。ここでは、代表的な症状を具体的に紹介します。ご自身の体調と照らし合わせながら、受診の目安を判断するための参考にしてください。
徐脈性不整脈の代表的な症状
脳に送られる血液量が一時的に不足することで、めまいや立ちくらみが起こります。また、正常な心臓は体を動かしたときは脈拍数を上げて十分な血液を送り出すように調整しますが、徐脈性不整脈が原因でこれができず息切れや強いだるさを感じる方もいます。以前は問題なくできていた階段の上り下りなどが辛くなった場合は、徐脈性不整脈の影響かもしれません。
症状が重い場合には、数秒間意識を失って倒れてしまう「失神」発作を起こすこともあります。失神は転倒による怪我のリスクもあり、非常に危険なサインですので早急な専門医の受診をおすすめします。
原因
徐脈性不整脈は、心臓の電気系統のトラブルによって引き起こされます。その原因は大きく分けて2つあります。ここでは、代表的な原因である「洞不全症候群」と「房室ブロック」について、ご説明します。
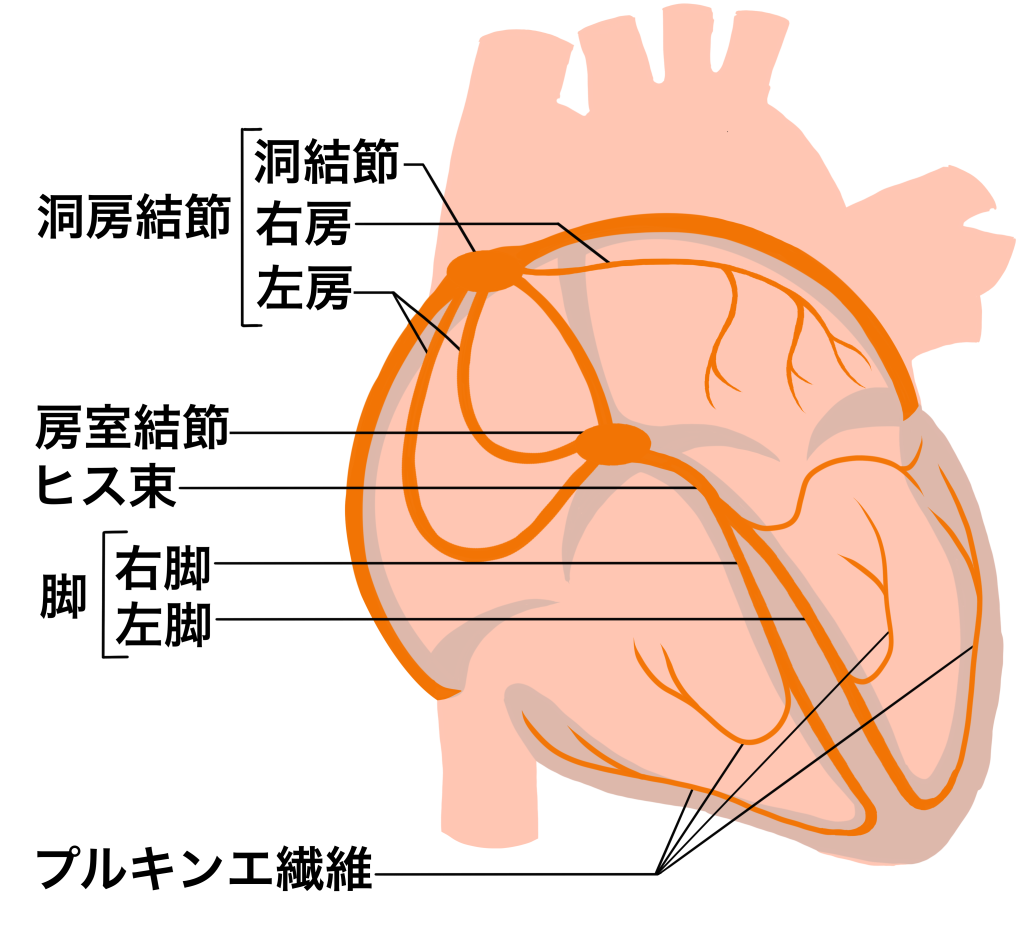
電気の発生源に問題がある洞不全症候群
心臓の拍動の指令を出す「洞結節」という部分の働きが低下する病気です。電気信号がうまく作られなくなるため、脈が極端に遅くなったり、一時的に止まったりします。加齢に伴う変化が主な原因と考えられており、高齢者に多く見られる傾向があります。
電気の伝導路に問題がある房室ブロック
洞結節で作られた電気信号が、心室へ伝わる途中で時間がかかったり、途切れたりする状態です。心筋梗塞などの心臓病や、薬剤の副作用が原因となることもあります。重症度によってⅠ度からⅢ度に分類され、症状や治療方針が異なります。
検査・診断方法
心電図検査
心臓が拍動する際に発生する微弱な電気信号を波形として記録する、最も基本的な検査です。検査時の不整脈の有無を確認できます。ただし、検査時間が短いため、症状が出ていない時には異常が見つからないこともあります。
ホルター心電図検査
小型の心電計を体に装着し、日常生活を送りながら24時間にわたって心電図を記録する検査です。一時的にしか現れない不整脈を捕らえるのに非常に有効です。病院で検査機器を装着し1日を過ごしていただきます。当院の場合、ご自宅での注意点として、入浴、シャワーは不可、また電気カーペット、電気毛布は使用禁止とさせていただいております。
ホルター心電図でも捉えられない不整脈発作がある患者様には、極めて小型で皮下に埋め込む「植込み型心電モニター」が使用される場合もあります。 ※原因不明の失神や脳梗塞の既往がある患者様に限る



植込み型心電モニター(Reveal LINQ)
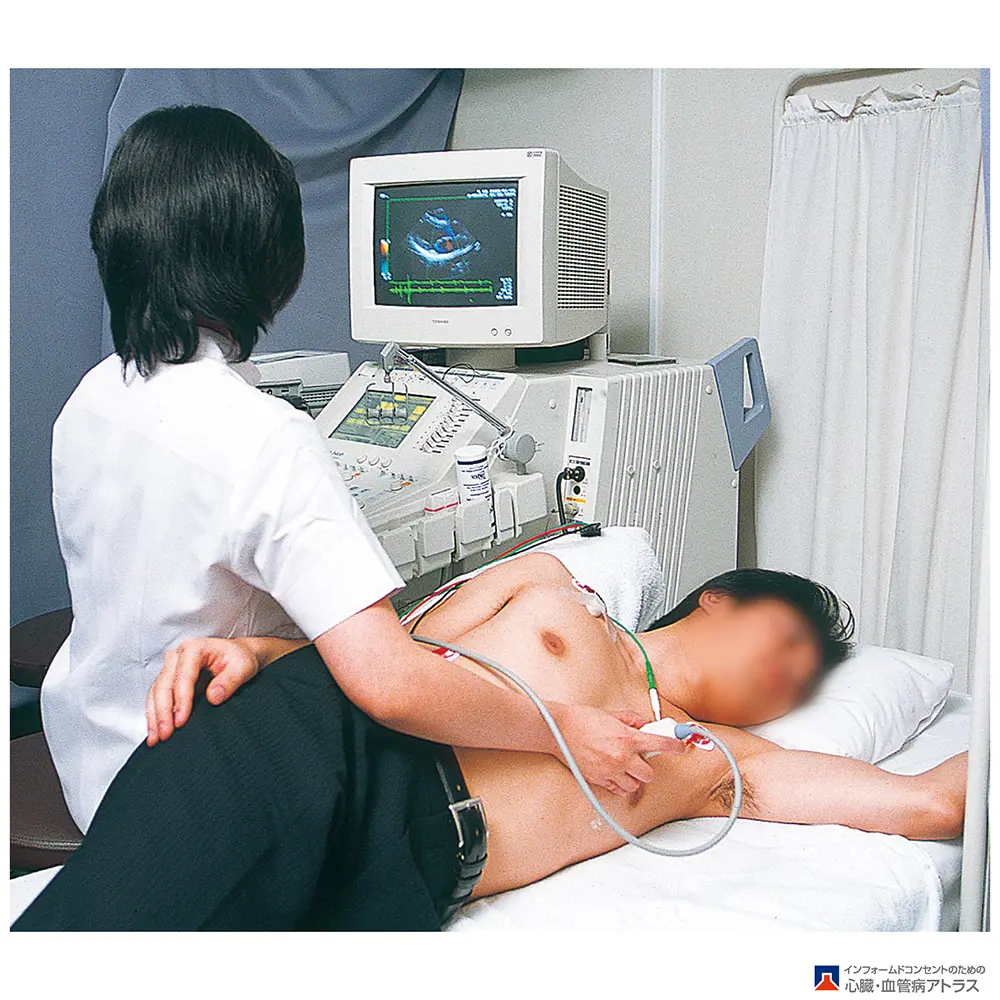
心臓エコー検査
不整脈は単独で発生するばかりではなく、多くの心臓病に伴うことが知られています。弁膜症と心房細動や、心筋症(心臓の筋肉の病気)と心室頻拍などが有名です。そこで不整脈を持った患者様では超音波を使って心臓の形態や動きを見て、何か心臓病が潜んでいないかを確認します。
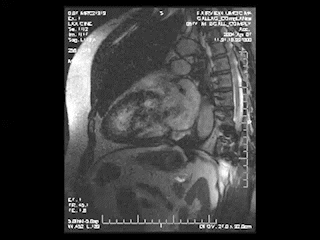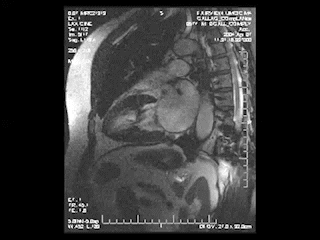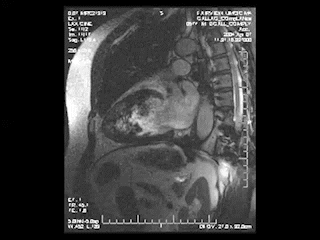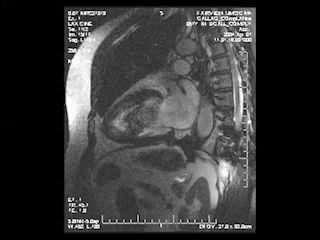
心臓MRI検査
MRIにより心臓の筋肉の状態や動きを見る検査。シネMRI撮影では心臓の動きを動画で確認ができます。
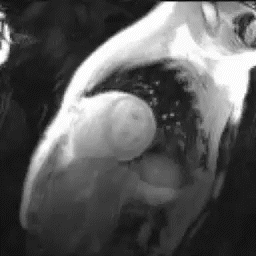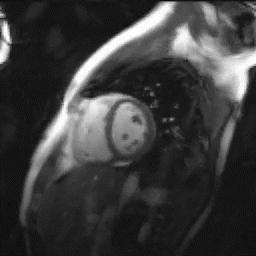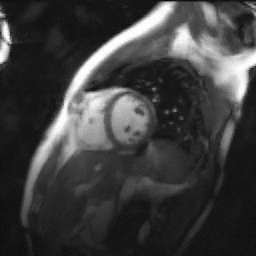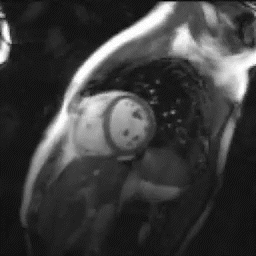
出典: the University of Minnesota | Atlas of Human CARDIAC Anatomy http://www.vhlab.umn.edu/atlas/index.shtml
その他の検査
狭心症や心筋梗塞など、冠動脈の病気も不整脈の原因となるため、CTによる冠動脈検査や放射線同位元素による心臓の筋肉の検査(心筋シンチグラフィ)も行われる場合があります。
治療法
徐脈性不整脈の治療は、症状の有無や重症度によって方針が異なります。原因となっている薬剤がある場合はその変更を行いますが、根本的な治療として最も一般的なのがペースメーカー治療です。ここでは、具体的な治療法について詳しく解説します。
原因薬剤の中止・変更
高血圧や他の不整脈の治療薬の中には、副作用として脈を遅くするものがあります。問診や検査で、薬が徐脈の原因と判断された場合は、まずその薬の量を減らしたり、種類を変更したりすることを検討します。これにより症状が改善されるケースもあります。
ペースメーカー治療
徐脈性不整脈によって脈が極端に遅くなり、めまいや失神などの症状がある場合には、ペースメーカー治療が行われます。ペースメーカーは本体を胸の皮膚の下に植え込み、そこから伸びる電線を心臓につなぎます。脈が遅くなった時だけ自動的に心臓に電気刺激を送り、適切な脈拍を保つ役割を果たします。
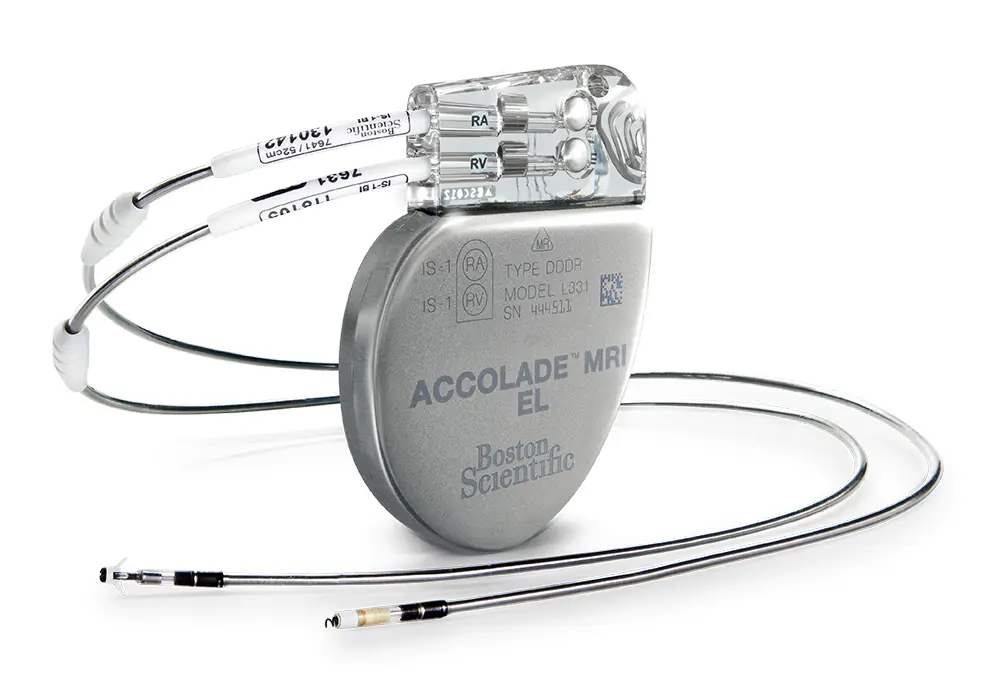
ペースメーカー植込みの手順
手技は通常、局所麻酔で行われます。意識がある状態ですが、麻酔が効いていますので痛みは感じません。
所要時間は全体で1時間程度で、手術室(カテーテル室)にて行なわれます。
- 局所麻酔を行い、鎖骨の下のあたりを3〜4cmほど切開します。
- ペースメーカー本体を植え込むためのポケットを作成します。
- 切開した部分から血管(静脈)を探し、その中にリードと呼ばれる電線を挿入します。レントゲンで確認しながら、リードの先端を心臓内の適切な位置まで進めて固定します。
- 心臓内に留置したリードと、ペースメーカー本体を接続します。
- 正常に作動するか、心臓に適切な電気刺激が送られるかなどをチェックします。
- 動作確認が完了したら、本体を皮下のポケットに収め、皮膚を縫い合わせて手技は終了です。
ペースメーカー治療後の生活
ペースメーカーを植え込んだ後も、基本的には以前と変わらない日常生活を送ることができます。しかし、いくつか注意すべき点もあります。安心して毎日を過ごすために、日常生活や定期的な受診について、知っておくべきポイントを解説します。
強い電磁波や磁気を発生する機器の使用
強い電磁波や磁気を発生する機器の利用には多少の注意が必要です。最近のペースメーカーは影響を受けにくくなっていますが、植え込み後には個別の機器に応じて注意点のご説明をさせていただきます。
| 機器・場所 | 注意事項 |
| 携帯電話・スマートフォン | 植え込み部位から15cm以上離して使用・携行する。 通話は植え込み部位と反対側の耳でするように心がけます。 |
| IH調理器・IH炊飯器 | 本体に50cm以上近づかないようにする。 |
| 電子商品監視機器 (EAS) | 書店や店舗の出入り口にある万引き防止用の機器です。立ち止まらずに速やかに中央付近を通過してください。 |
| 磁石(強力なもの) | 植え込み部位の上に近づけない。磁気ネックレスなどの磁気治療器も避ける。 |
| 全自動麻雀卓 | 使用は避ける。 |
| 電気風呂、低周波治療器、高周波治療器 | 使用しない。 |
| 電気毛布・電気カーペット | 上で腹ばいになるのは控える。寝る前に温めて電源を切る使い方は問題ない場合がほとんどです。 |
定期的な受診および遠隔モニタリング
ペースメーカー植え込み後は経過を見ながら動作を確認し、問題があれば設定を調整し、一方では不整脈を監視するという多岐にわたる観察・調整が必要です。当院では通常ペースメーカー患者様は6ヶ月に1度ご来院いただき、外来にてチェックを行います。
また遠隔モニタリングを実施しており、患者様が日々ご自宅から機器の作動情報ほかを送信いただくことで、きめ細やかな管理と断線などの緊急事態に対する素早い対応を実現します。仕組みとしては、ご自宅に専用の機器を置いていただき、睡眠中に自動的に(あるいは簡単な操作で)データを送信します。データは携帯電話回線経由でメーカーのサーバー(多くは米国)に送られ、インターネット回線を通じて担当医のパソコンやスマホに送られます。
モニタリングデータに問題があれば、担当医にはアラート(警報)情報として通知され、必要な場合は患者様へ連絡し受診をお願いすることとなります。
徐脈性不整脈に関するよくある質問
転倒による大怪我のリスクや心不全に至る可能性があります
軽症で自覚症状がなければ経過観察による対処が可能な場合もありますが、めまいや失神などの症状がある場合は転倒で大怪我をするリスクもありますので極めて危険と言えます。
また、放置の結果として心不全を発症する、または悪化させる可能性があります。
思い当たる症状があれば早めに受診することが大切です。
約80,000円となります。(70歳未満、区分エの場合)
ペースメーカー植え込みにかかる費用としては約80,000円となります。(70歳未満、区分エの場合)
ご年齢や収入により増減はありますが、いずれも保険適用かつ高額療養費制度の対象となります。
当院では通常1週間の入院で行っています。
手技に掛かる時間は1時間程度ですが、リード線の初期安定と傷の回復を図るために1週間程度の入院となります。
退院翌日から可能です。
経過に問題がなければ退院翌日から職場復帰可能です。ただし術後1〜2ヶ月経過してリードがしっかりと安定するまでは、重いものを持ったり、植え込み側の腕を激しく動かすなどは避けてください。
医師からのコメント
徐脈性不整脈と診断をされても、ペースメーカー治療をはじめとする適切な治療を受ければ健常な方と同様の生活を送ることが可能です。
当院は年間300例を超えるデバイス植え込み件数と1,000名近い人数の遠隔モニタリングを実施する全国でも数少ない大規模不整脈治療施設です。
不整脈治療は我々医療スタッフが患者様に伴走し、長いお付き合いとなる治療と言えます。患者様がより良い生活を送るために我々は努力を惜しみません。気になる症状があればまずはお気軽にご相談ください。

お問合せ・ご相談について
患者様
当院循環器内科外来にお越しください。
| 循環器内科外来 | 月曜日~土曜日(祝日除く) |
|---|
他施設の方(患者様のご紹介ほか)
地域連携室までご連絡ください。
TEL:047-384-8564
月~金曜日 8:30-17:00/土曜日 8:30-12:30
この記事を書いた医師

中島 博(なかじま ひろし)
千葉西総合病院
不整脈センター統括顧問
写真提供:日本メドトロニック株式会社/インフォームドコンセントのための心臓・血管病アトラス © 2025 Boston Scientific Corporation. All rights reserved.




