大動脈解離
大動脈解離とは
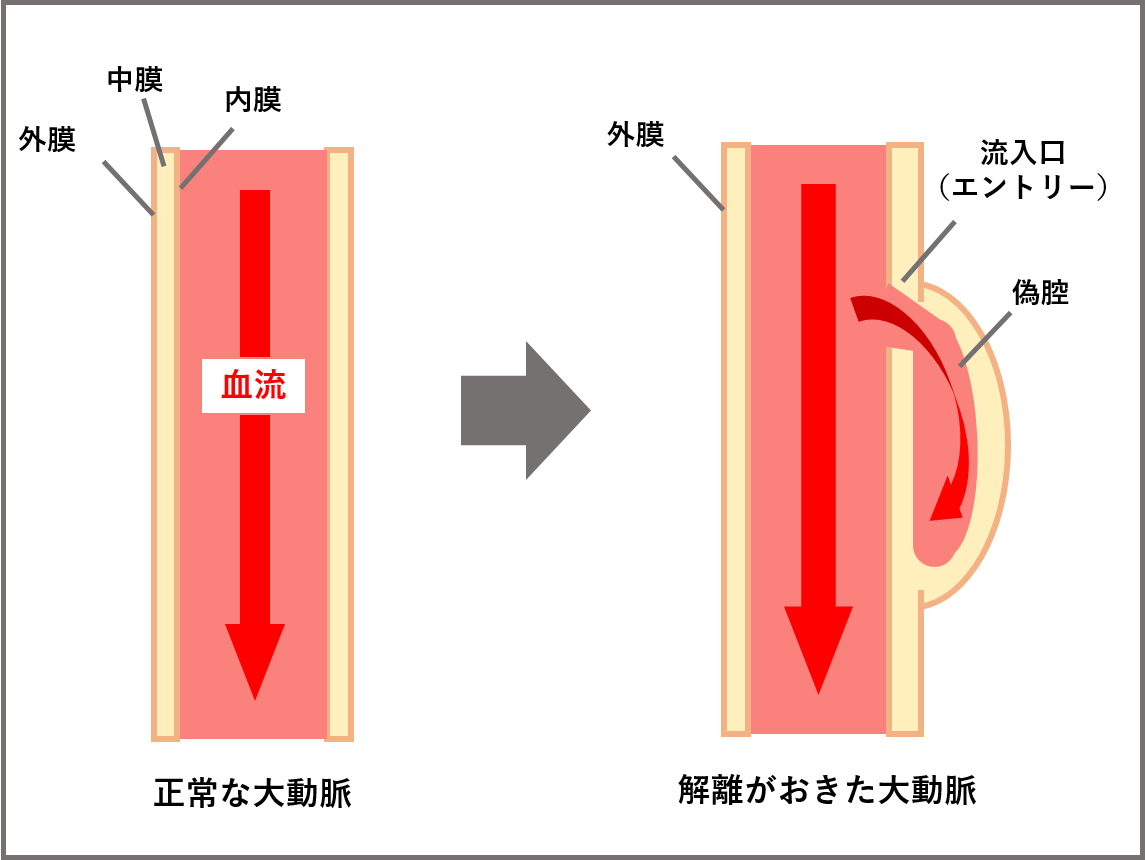
大動脈解離(だいどうみゃくかいり)とは、心臓から全身へ血液を送る最も太い血管である大動脈の壁が、内側から裂けてしまう病気のことです。血管の壁は内側から内膜・中膜・外膜の3層構造になっており、なんらかの原因で中膜が裂けるとそこから血液が流れ込むことで、大動脈が裂けて(解離して)しまいます。血液が流れ込み膨らんだ箇所を偽腔(ぎくう)と呼び、この偽腔が重大な血流障害や大動脈弁閉鎖不全の原因となる場合があります。また、偽腔が破れると大出血となり突然死にもつながる可能性があります。
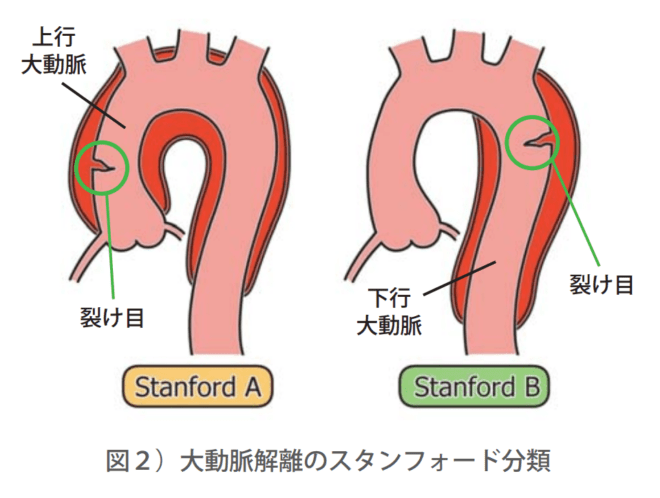
大動脈解離は、解離が始まった場所と範囲によって、主に「A型」と「B型」の2つのタイプに分類されます(スタンフォード分類)。この分類によって、緊急手術が必要か、あるいは薬物による治療が可能かといった治療方針が大きく異なります。
緊急手術が必要な「A型解離」
心臓に近い上行大動脈に解離(裂け目)が及んでいるタイプを「A型」と呼びます。このタイプは、心臓の合併症(心タンポナーデ、大動脈弁閉鎖不全など)を引き起こしやすく、極めて危険な状態です。そのため、診断がつき次第、緊急手術の適応となります。
薬物治療が基本となる「B型解離」
心臓から遠い下行大動脈以降に解離(裂け目)が限局しているタイプを「B型」と呼びます。A型に比べると緊急性は低いとされ、まずは安静を保ち、血圧を厳格に管理する薬物治療(降圧療法)が基本です。ただし、血管の破裂や臓器への血流障害が見られる場合、今後病状が悪化する恐れがある場合は、後述のステントグラフト治療が適応となります。
原因
大動脈解離は、特定の危険因子を持つ人に起こりやすいことが分かっています。血管の壁が弱くなることが直接的な原因であり、その背景には生活習慣や遺伝的な要因が関わっています。ご自身の持つリスクを把握し、対策を講じることが予防の鍵となります。
高血圧
大動脈解離の最大の危険因子は高血圧です。常に血管に高い圧力がかかっている状態は、大動脈の壁に大きな負担をかけ続け、壁を傷つけ、もろくします。大動脈解離の患者さまの多くが高血圧を合併しており、血圧のコントロールがいかに重要かを示しています。
動脈硬化
動脈硬化も主要な原因の一つです。加齢や高血圧、脂質異常症、糖尿病などによって血管が硬く、もろくなるのが動脈硬化です。弾力性を失った血管は、血圧の変動などのわずかなきっかけでも裂けやすくなり、大動脈解離の発症リスクを高めてしまいます。
遺伝的要因
マルファン症候群やエーラス・ダンロス症候群といった、全身の結合組織がもろくなる遺伝性の病気も、大動脈解離の原因となります。これらの病気を持つ方は、若年でも発症するリスクが高いことが知られています。血縁者に大動脈の病気を持つ方がいる場合は注意が必要です。
喫煙やストレスなどの生活習慣
喫煙は血管を収縮させて血圧を上昇させ、動脈硬化を促進するため、非常に大きなリスクです。また、精神的なストレスや過労、急激な血圧の上昇を招くような行為(怒責、寒い場所での急な運動など)も、発症の引き金になりうると考えられています。
症状
大動脈解離の症状は、前触れなく突然現れることがほとんどです。これまでに経験したことのないような激しい痛みが特徴で、症状が出た場合は一刻も早く救急車を呼ぶ必要があります。放置すると命に関わりますので、これから紹介する症状を覚えておくことが、自分や家族の命を救う第一歩となります。
突然の引き裂かれるような激痛
最も特徴的な症状は、胸や背中、肩甲骨のあたりに生じる「引き裂かれるような」と表現される激痛です。バットで殴られたような、と表現する人もいるほどの強烈な痛みで、あまりの痛さに失神してしまうこともあります。この症状は、大動脈の壁が裂けることで発生します。
胸や背中を移動していく痛み
痛みの場所が時間とともに移動していくのも、大動脈解離に特徴的な症状の一つです。大動脈の解離(裂け目)が広がっていくにつれて、痛みの場所も胸から背中、腹部、腰へと移動していくことがあります。痛みが移動する感覚があれば、この病気を強く疑うべきです。
失神や意識が朦朧とする状態
強烈な痛みに伴い、失神したり、意識が朦朧としたりすることがあります。これは、脳への血流が不足したり、痛みによるショック状態に陥ったりすることが原因です。意識障害が見られる場合は、極めて危険なサインであり、即座の救急要請が不可欠です。
吐き気や腹痛など多様な症状
解離が起こった場所によっては、胸や背中の痛みだけでなく、吐き気や嘔吐、腹痛といった消化器系の症状が現れることもあります。また、腕や足の麻痺、しびれなどを伴うこともあり、脳梗塞や心筋梗塞と間違われることもあるため、注意深い観察が求められます。
検査・診断方法
大動脈解離が疑われる場合、迅速かつ正確な診断を下すためにいくつかの検査が行われます。特に、血管の状態を詳細に把握できる画像検査が重要です。これらの検査結果を総合的に判断し、解離の有無、型、範囲を特定して、直ちに治療方針が決定されます。
CT検査
大動脈解離の診断において、最も重要で確実な検査が造影剤を使用したCT検査です。この検査により、大動脈がどの範囲で、どのように裂けているのかを立体的に詳しく調べることができます。治療方針を決定する上で不可欠な情報を得られる、重要な検査法です。
超音波検査
超音波(エコー)検査も有用な診断方法の一つです。特に、胸壁から心臓の動きや大動脈の入り口の状態を観察したり、ベッドサイドで迅速に心タンポナーデの有無を確認したりする際に用いられます。体に負担の少ない検査であり、初期評価で重要な役割を果たします。
治療法
大動脈弁狭窄症の治療法について、薬物療法から手術、カテーテル治療まで、それぞれの方法の特徴と対象となる患者さんについて詳しく解説。
A型解離に対する「人工血管置換術」
緊急手術が必要なA型解離では、解離が起きた大動脈を人工の血管に置き換える人工血管置換術が行われます。これは胸を開いて心臓を一時的に止め、人工心肺装置を使って体中の血液循環を維持しながら行う、非常に大掛かりで高難度の手術です。
B型解離に対する「ステントグラフト治療(血管内治療)」
B型解離で、薬物治療ではコントロールできない場合などに行われるのがステントグラフト内挿術です。足の付け根の血管から挿入するカテーテルを通じて、解離した部分に金属の骨格を持つ人工血管(ステントグラフト)を留置します。適切に留置がされると、血流はステントグラフトの中を流れるようになり、乖離した箇所(偽腔)へ血液は流れ込まなくなります。
弓部大動脈の乖離に対する「ハイブリッド治療」
乖離が大動脈弓部(一度上に向かった大動脈が下方向にカーブする部分)にかかる場合は、脳や腕へ向かう重要な動脈が枝分かれする箇所ですので、それらの血管への血流を阻害してしまうステントグラフトは使えません。そのため、枝分かれした先の血管同士に人工血管によるバイパス(迂回路)を作ったうえで、ステントグラフトを留置するハイブリッド治療も行われます。
ハイブリッド治療は大規模な開胸を避けられるため、低侵襲かつ安全性も高く、高齢や併存症がある患者様に対しても有効な治療選択肢となります。
ただし、実施には外科手術室と血管造影室の機能を兼ねる「ハイブリッド手術室」が必須となることもあり、できる施設が限られる治療です。
血圧を管理するための「薬物治療」
主にB型解離に対して行われる治療の基本です。これ以上解離が広がらないように、また血圧の力で血管が破れないように、点滴や内服薬で血圧と心拍数を厳格にコントロールします。安静を保つことも重要であり、集中治療室で全身管理が行われる場合も多くあります。
退院後の生活で注意すべきこと
手術や薬物治療によって危険な状態を乗り越えた後も、大動脈解離は生涯にわたって付き合っていく必要のある病気です。再発や新たな血管のトラブルを防ぐため、退院後の生活ではいくつかの重要な注意点があります。自己管理が予後を大きく左右します。
継続的な血圧管理
退院後、最も重要なのが血圧のコントロールです。医師から処方された降圧薬をきちんと服用し、家庭でも毎日血圧を測定する習慣をつけることが大切です。目標とする血圧値を常に意識し、正常範囲内に保つ努力が、大動脈を保護することにつながります。
禁煙や塩分を控える食生活
生活習慣の改善も不可欠です。血管にダメージを与える喫煙は、絶対にやめなければなりません。また、高血圧の大きな原因となる塩分の摂取を控えた食事を心がける必要があります。バランスの取れた食事は、動脈硬化の進行を防ぐ上でも重要です。
定期的なCT検査などの受診
退院後も、解離した大動脈の状態に変化がないかを確認するため、定期的な通院と画像検査(主にCT検査)が必要です。医師の指示に従って必ず受診し、大動脈の状態を継続的にチェックしていくことが、万が一の変化を早期に発見し、対処するために不可欠です。
大動脈解離を予防するには?
大動脈解離を完全に予防することは難しいですが、その発症リスクを低減させるためにできることはあります。危険因子を理解し、それらを日常生活から取り除いていく努力が重要です。特に、最大の危険因子である高血圧の管理が予防の最大の鍵となります。
日々の生活での血圧コントロール
予防の基本は、血圧を正常に保つことです。健康診断などで高血圧を指摘された場合は、放置せずに必ず医療機関を受診し、適切な治療を受けましょう。塩分を控えた食事や適度な運動を習慣にし、日頃から血圧を意識した生活を送ることが何よりも大切です。
動脈硬化を防ぐための生活習慣
高血圧と並行して、動脈硬化の進行を防ぐことも重要です。禁煙はもちろんのこと、脂っこい食事を避けてコレステロール値を管理し、糖尿病がある人は血糖コントロールを徹底するなど、血管の健康を保つための総合的な生活習慣の改善が求められます。
危険因子を持つ人の定期検診
高血圧や動脈硬化、あるいは遺伝的な要因など、大動脈解離の危険因子を持っている方は、定期的に健康診断や人間ドックを受けることを推奨します。これにより、自覚症状がない段階で体の異常を発見し、病気の発症を未然に防ぐための対策を講じることが可能になります。
医師からのメッセージ
大動脈解離は前兆症状もないまま突然発症し、命を失うこともある大変恐ろしい病気です。危険因子を持つ方は生活習慣の改善や血圧の管理など、適切な対処をおすすめします。
千葉西総合病院は24時間365日いつでも緊急の心臓手術に対応できる体制をとっています。また外科的手術と血管内治療(ステントグラフト治療)のどちらにおいても豊富な経験を有しており、いずれかに偏ることなく患者様にとって最善となる治療を提供しています。

大動脈センター長
伊藤雄二郎
お問合せ・ご相談について
患者様
当院心臓血管外科外来にお越しいただくか、無料メール相談(問い合わせメールフォーム)をご利用ください。
お問い合わせメールフォームはこちら
| 心臓血管外科外来 | 月曜日~土曜日(祝日除く) |
|---|---|
| 担当医師(伊藤)外来 | 水曜日 午前 |
他施設の方(患者様のご紹介ほか)
地域連携室までご連絡ください。
TEL:047-384-8564
月~金曜日 8:30-17:00/土曜日 8:30-12:30
この記事を書いた医師

伊藤 雄二郎(いとう ゆうじろう)
千葉西総合病院
心臓血管外科部長・大動脈センター長




